HPV – Papiloma Vírus Humano
É um vírus que infecta os ceratinócitos da pele e/ou as mucosas, ele necessita do contato com esse tipo de epitélio para a conclusão do ciclo da vida.
Presume-se que o HPV seja transmitido por contato do ceratinócitos descamados de um tipo de indivíduo infectado. Esse contato pode ser sexual (infecção cervical) ou indireto (verrugas cutâneas).
É a doença sexualmente transmissível (DST) mais frequente. Estima-se que pelo menos 50% dos indivíduos sexualmente ativos irá entrar em contato com o vírus do HPV em algum momento de suas vidas e que até 80% das mulheres vão ter este contato até os 50 anos de idade. De acordo com a OMS, mais de 630 milhões de homens e mulheres no mundo estão infectados pelo HPV. No Brasil, estima-se que haja cerca de 9-10 milhões infectados e que 700 mil novos casos apareçam a cada ano.
Sua evolução para causar câncer é considerada um episódio raro, entretanto o número de pessoas infectadas é muito grande, o que pode se tornar um problema de saúde pública.
Em estudos que avaliaram mulheres que possuem relação apenas com mulheres, o HPV foi detectado no trato genital em 19% das mulheres do estudo.
Em outro estudo com mulheres universitárias virgens, 7,9% das mulheres apresentaram em 24 meses infecção pelo HPV.
A infecção do HPV nos homens tem duração menor, na maioria não sendo mais detectadas após 1 ano do aparecimento da lesão.
A evolução da doença é tipicamente benigna e, a malignização é um episódio raro. A grande questão é que esses pequenos casos incidem sobre uma quantidade muito grande de pessoas infectadas.
Na maioria dos casos, a infecção é transitória, ela infecta e desaparece devido à ação do sistema imunológico, sem deixar lesão ou vestígios, mas, em alguns casos, a lesão pode ser precursora do câncer. Essa é a lesão que deve ser investigada e tratada antes de sua evolução.
Assim, as possíveis vias de transmissão são:
- Sexual – via principal – A camisinha somente protege o pênis, lesões na pele ao redor podem transmitir.
- Contato direto com a pele infectada.
- Sexo oral e anal – transmissão de lesão para mucosa anal ou orofaringe.
- Não esta comprovada a transmissão do vírus por objetos, calcinhas, uso de vasos sanitários, etc.
Já foram descritos mais de 100 subtipos de HPV, mas somente 40 tipos infectam o trato genital. Podemos dividi-los em categorias:
- Baixo risco: o HPV 6 e HPV 11 por exemplo estão associados a lesões benignas e hiperproliferativas, normalmente conhecidas como verrugas genitais ou condiloma acuminado e também são responsáveis por lesões displásicas de baixo grau no colo do útero.
- Alto risco: o HPV 16 e HPV 18 causam lesões displásicas de baixo e alto grau no colo uterino, e também podem causar o câncer invasor.
É importante entender que a maioria das mulheres infectadas com o HPV de alto grau nunca desenvolverá complicações graves da infecção.
O vírus se manifesta pela formação de:
- Verrugas: Lesões de pele – causados pelo HPV1 e 2, ocorre nas mãos, pés, face e outros locais.
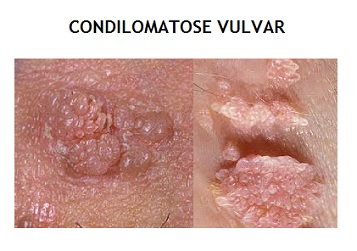
- Condiloma acuminado: Região genital, onde mais de 30 variantes infectam esta região, sendo os mais frequentes o HPV-16 e HPV-11 (90% dos casos). Ocorre com mais frequência em população adulta, transmissão sexual, com maior frequência entre as mulheres (2/3 dos casos).
- Papilomatose respiratória: ocorre nas vias aéreas.
É importante entender que o HPV também é responsável por outras malignidades, como câncer vulvar, vaginal e anal.
No câncer anal a positividade para o HPV é de mais de 90%.
Cerca de 45% dos casos de câncer peniano são associados ao HPV.
Alguns cofatores não virais que podem predispor certas mulheres à displasia cervical relacionada ao HPV são:
- Inicio precoce de vida sexual e múltiplos parceiros.
- Tabagismo: o consumo do tabaco faz com que diversos compostos químicos (muitos carcinogênicos) sejam encontrados no muco cervical de fumantes. O efeito benéfico é observado em diversos estudos com a interrupção do tabagismo entre as mulheres com displasia cervical de baixo risco.
- Pílulas anticoncepcionais: em revisões recentes da literatura. Sugere-se que o uso prolongado de pílula anticoncepcional (mais de 5 anos) representa um fator de risco moderado para o câncer cervical.
- Infecções da Clamydia trachomatis, herpes genital e infecções crônicas têm sido associados à neoplasia cervical e ao câncer invasor.
- Imunidade: baixa imunidade, uso crônico de corticoides e imunossupressores.
- A multiparidade também se mostrou fator de risco. A possível causa seria inúmeros traumas no colo do útero devido aos partos que alteram a anatomia e expõem mais o epitélio de transição metaplásico que é suscetível ao HPV.
- Genética.
Qual exame detecta o HPV?
- Preventivo, ou papanicolau, ou citologia cervical: é o exame periódico que o ginecologista realiza com frequencia no consultório. Excelente exame de rastreio, e não de diagnóstico.
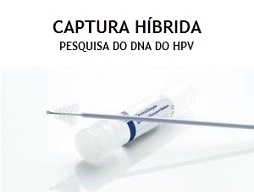
- Captura híbrida: o exame detecta a presença do DNA do vírus, informando se este é um vírus de baixo ou alto grau.
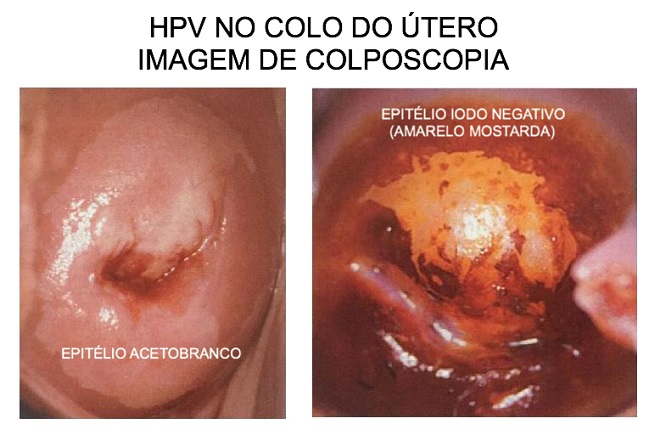
- Vulvoscopia, Vaginoscopia e Colposcopia: é a observação da região genital com lente de aumento ou aparelho chamado de colposcopio, que permite visualizar com diversos aumentos a região afetada, obtendo detalhes da alteração. Este exame normalmente é acompanhado da biópsia para confirmação diagnóstica.
- Agentes tópicos: quando colocados em contato com a lesão causam a dissolução da queratina e morte celular. Os compostos mais utilizados são o ácido tricloroacético (TCA), podofilotoxina e 5-fluorouracil.
- Imunomoduladores: são substancias que estimulam e melhoram a imunidade, combatendo a infecção. As medicações que podem ser utilizadas são o Imiquimod, interferon e retinoides.
- Procedimentos cirúrgicos: através da cirurgia de alta frequência, excisão com bisturi e laser terapia é possível remover a lesão inteira.
Vacina HPV
Desenvolvida a partir de particulas semelhantes ao vírus HPV com o objetivo de prevenir infecção pelo vírus, diminuindo assim as lesões condilomatosas, pré cancerígenas e cancerígenas na vulva, vagina e colo do útero.
Estudos mostraram que os tipos de HPV6 e 11 são costumam causar lesões tipicamente benignas, o condiloma acuminado ou verrugas genitais, tambem são conhecidas como “crista de galo”. Os subtipos 16 e 18 estão relacionados as lesões neoplásicas com possibilidade de evolução maligna (câncer).
Encontramos 2 vacinas no mercado, a quadrivalente e a bivalente:
- Quadrivalente (MSD) – envolve os quatro principais tipos de HPV – 6,11, 16 e 18. São 3 doses aplicadas com 0,2 e 6 meses.
- Bivalente (GSK) – envolve os dois tipos agressivos de HPV – 16 e 18. São 3 doses aplicadas 0,1 e 6 meses.
Ambas aplicadas por via intramuscular.
De acordo com a ANVISA, sua aplicação é considerada segura e a reação mais comum é a dor no local da aplicação.
O momento ideal para aplicação é antes de iniciar a vida sexual e nas mulheres que já iniciaram o quanto antes. Se já teve contato com o HPV é permitido a vacinação, pois a proteção será para o tipo do HPV que ainda não entrou em contato e risco de entrar no futuro.
Como a vacina é relativamente nova, foi criada em 2006 na Austrália, até o momento não existe estudo que indique necessidade da dose de reforço.
Mulheres grávidas NÃO devem tomar a vacina e aquelas que desejam engravidar devem aguardar pelo menos 1 mês após a última dose. Se engravidar ao longo do esquema vacinal deve-se interromper e reinicia-lo apos o parto.
Convênios para Colposcopia, Videohisteroscopia e Inserção de DIU
Exames realizados na Policlínica de Botafogo | Telefone: 21 2295-4596
SUL AMÉRICA
OMINT
MÚTUA
MEDISERVICE
CASSI
GOLDEN CROSS
FURNAS
CNEN
CAURJ
CABERJ
ALIANÇA SAÚDE
ELETRONUCLEAR
BNDES
REAL GRANDEZA
AMAFRERJ
IPALERJ
CAMARJ
PAME
ELETROS
NOTREDAME
CANADÁ
TRAVEL
LIFE
INB
ALLIANZ
UNAFISCO
CONAB
CAMPERJ
FIO SAÚDE
INTEGRAL SAÚDE
BR